Cómo la IA está revolucionando las imágenes médicas: aplicaciones, riesgos y desafíos
En el campo de la salud, el desarrollo de las tecnologías pone en cuestión tanto el tratamiento de las enfermedades como la formación de sus profesionales y las responsabilidades que asumen ante sus pacientes.
Las imágenes médicas han revolucionado la salud desde el descubrimiento accidental de los rayos X por Wilhelm Conrad Roentgen en 1895, y la generación de la primera imagen médica: una radiografía de la mano de su esposa. Desde entonces, la tecnología de las imágenes médicas ha evolucionado constantemente. Desde la aparición de la tomografía axial computada (TAC), la resonancia magnética nuclear (RMN), la ecografía por ultrasonido y la tomografía por emisión de positrones (PET, por sus siglas en inglés de Positron Emission Tomography), entre otras modalidades, se ha transformado la manera en que entendemos, diagnosticamos y tratamos enfermedades.
Acompañando el rápido y constante crecimiento de las imágenes médicas, actualmente hay otra revolución que está creciendo a velocidades inesperadas, potenciando todas las ramas del conocimiento: la inteligencia artificial (IA). Puesta en boca de todos gracias a los sorprendentes resultados de los Large Language Models (LLM), como lo es el Chat GPT-4, el progreso vertiginoso de esta tecnología nos ha hecho acelerar y adelantar discusiones que anteriormente solo estaban en manos de pequeños grupos de la ciencia y la filosofía. Por ejemplo, ¿cuál es el impacto de la IA en nuestra sociedad?, ¿cuáles son sus riesgos?, ¿cómo podemos confiar en ella?, entre otras preguntas que hoy están en la discusión pública. Estos interrogantes son todavía más relevantes si los pensamos en el área de la medicina y de la salud.
La IA nos permite imaginar un mundo donde las enfermedades son detectadas en etapas tan tempranas que el tratamiento es eficaz y las vidas son salvadas; en que las imágenes médicas son analizadas y reportadas de forma automática; los estudios de resonancia magnética que duraban media hora pueden realizarse en unos pocos minutos; o la adquisición de imágenes PET, técnica que utiliza pequeñas cantidades de materiales radiactivos denominados radiofármacos, puede hacerse con hasta 20 veces menos de radiactividad; entre otros escenarios posibles. A través de algoritmos sofisticados y análisis de datos masivos, la IA empieza a mostrar que dichos escenarios no solo son posibles, sino que en muchos casos ya son una realidad.
Sin embargo, la implementación y aplicación de la IA en imágenes médicas en la práctica clínica se enfrenta a un conjunto de desafíos, barreras y potenciales riesgos. Nos preguntamos: ¿confiamos en un sistema de IA para tomar estas grandes decisiones? ¿Qué condiciones les pondremos a estos sistemas? ¿Están preparados para trabajar con todas las poblaciones? Los métodos de IA aprenden de los datos y funcionan como (pseudo) cajas negras, haciendo que los detalles de su funcionamiento sean difíciles de comprender por los seres humanos. Esto último es un tema central a la hora de responder algunas de las preguntas mencionadas, y es lo que hace que la mayoría no tenga una respuesta clara.
En este artículo exploramos cómo la IA está transformando las imágenes médicas analizando tres aplicaciones dentro del vasto mundo que las compone: la detección temprana de enfermedades, la optimización de la adquisición de imágenes y la automatización de tareas clínicas; para luego discutir los riesgos y desafíos que presenta el uso de esta tecnología en el campo de las imágenes médicas.
¿Qué son las imágenes médicas?
Son una herramienta esencial en la medicina moderna, utilizadas para obtener representaciones visuales del interior del cuerpo humano con el fin de diagnosticar, monitorear o tratar enfermedades. Existen varias modalidades de imágenes médicas, cada una con sus propias aplicaciones, y ventajas y desventajas:
● Radiografía (Rayos X): utiliza rayos X para producir imágenes bidimensionales de las estructuras internas. Son útiles para visualizar huesos y detectar fracturas, infecciones y/o tumores.
● Mamografía: es una técnica de rayos X especializada para el examen de los senos, utilizada principalmente para la detección temprana del cáncer de mama. La mamografía permite identificar tumores y otras anomalías que pueden no ser detectables mediante palpación.
● Tomografía Axial Computarizada (TAC): combina múltiples imágenes de rayos X, tomadas desde diferentes ángulos para crear imágenes tridimensionales detalladas del interior del cuerpo, siendo particularmente útil para examinar lesiones y enfermedades en el cerebro, el pecho y el abdomen.
● Resonancia Magnética Nuclear (RMN): utiliza campos magnéticos y ondas de radio para producir imágenes detalladas de los tejidos blandos del cuerpo, como el cerebro, la médula espinal, las articulaciones y los órganos internos, sin la necesidad de radiación ionizante. Recordemos que la radiación ionizante, como la empleada en TAC y PET, puede aumentar el riesgo de problemas de salud a largo plazo.
● Ecografía (Ultrasonido): emplea ondas sonoras de alta frecuencia para crear imágenes en tiempo real de los órganos internos y el flujo sanguíneo, comúnmente utilizada en obstetricia, cardiología y para guiar procedimientos mínimamente invasivos.
● Tomografía por Emisión de Positrones (PET): utiliza pequeñas cantidades de materiales radiactivos denominados radiofármacos para mapear la actividad metabólica en el cuerpo, siendo fundamental en la detección y monitoreo de cáncer, así como en el estudio del cerebro y el corazón.
Cada una de estas técnicas proporciona información única y complementaria, permitiendo a los equipos médicos obtener una comprensión integral de la condición de los y las pacientes y planificar tratamientos adecuados.
Dentro de las características deseadas para obtener imágenes médicas de buena calidad se encuentran: buena resolución, que es la capacidad de observar estructuras o detalles pequeños; buen contraste, se refiere a la capacidad de distinguir entre dos tipos de tejidos distintos (por ejemplo, músculo y grasa, o tejido sano y patológico), y poco ruido, siendo el ruido la presencia de puntos blancos o negros, áreas borrosas, o distorsiones que no deberían estar presentes en la imagen.
En conjunto, las imágenes médicas desempeñan un papel crucial en la mejora de la precisión diagnóstica, la personalización de los tratamientos y el seguimiento de las enfermedades, mejorando significativamente los resultados en salud.
IA en imágenes médicas
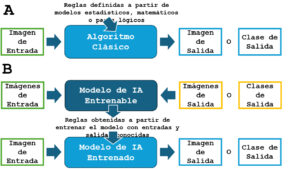
Desde el inicio de la digitalización de las imágenes médicas, ingenieros, computólogos, físicos y científicos de otras disciplinas han continuamente intentado desarrollar métodos o algoritmos capaces de mejorar la calidad de las imágenes médicas y su interpretabilidad, teniendo como objetivo final mejorar el diagnóstico y tratamiento de múltiples enfermedades y condiciones. Este progreso ha sido continuo y sostenido, desarrollando algoritmos para eliminar el ruido de las imágenes, segmentar estructuras o identificar de forma automática imágenes patológicas, entre muchas otras aplicaciones. Estos métodos tradicionalmente se basaron en la optimización de modelos físicos, matemáticos y/o estadísticos, así como reglas lógicas ad-hoc. Estos algoritmos, que llamaremos “clásicos”, son creados mediante la programación de ciertas reglas explícitas que son derivadas de principios matemáticos o estadísticos ya conocidos, y que le dan fundamento al algoritmo. No tienen la capacidad de aprender o adaptarse a nuevos datos como lo hacen los algoritmos de IA, como se observa en la Figura 1.
Al contrario de los algoritmos clásicos, en los métodos basados en IA el usuario brinda múltiples entradas y salidas conocidas a un modelo generalizable con miles/millones de parámetros (a veces conocido como caja negra), y el algoritmo aprende las reglas necesarias para realizar una tarea dada. Luego, si el modelo se ha entrenado adecuadamente, al presentarle nuevas imágenes (desconocidas por el modelo) podrá ejecutar la tarea para la que fue entrenado. La diferencia de funcionamiento entre los algoritmos clásicos y los basados en IA están en la Figura 1.
En A, se muestra el funcionamiento de un algoritmo clásico de procesamiento de imágenes, donde previamente se definen las reglas de su funcionamiento y a partir de una imagen de entrada se obtiene una salida. En B, se muestra el funcionamiento de algoritmos de IA, que consta en dos etapas. En la primera, un modelo aprende las reglas (o parámetros) a partir de múltiples imágenes de entrada con su salida conocida asociada. Esta etapa genera un modelo entrenado que luego puede ser usado para procesar nuevas imágenes de entrada.
La performance de estos nuevos métodos basados en IA ha mostrado resultados asombrosos, superando a los métodos anteriores de manera considerable. Esto ha sido posible gracias al desarrollo de potentes computadoras y placas de video en las últimas décadas, impulsada inicialmente por la industria de los videojuegos; y por la aparición masiva de grandes bases de datos de todo tipo, incluyendo de imágenes médicas, aunque estas últimas son más difíciles de generar porque implica el acceso a datos de pacientes.
¿En qué consisten las cajas negras?
En la Figura 1 hemos mostrado un esquema de cómo los algoritmos de IA aprenden a realizar una tarea a partir de entrenar un modelo, brindándole salidas conocidas (llamadas ground truth) a partir de entradas conocidas. Este modelo es comúnmente llamado caja negra porque, al aprender de los datos, no sabemos qué reglas aprende. Sin embargo, no son completamente cajas negras, ya que tienen una estructura predefinida con parámetros que se ajustan en el proceso de entrenamiento.
Dentro de esos modelos se destacan las redes neuronales artificiales, que son sistemas de inteligencia artificial inspirados en el cerebro humano. Consisten en muchas unidades interconectadas, llamadas neuronas, que trabajan juntas para reconocer patrones y resolver problemas aprendiendo de los datos.
En el caso del procesamiento de imágenes, se emplean Redes Neuronales Convolucionales (CNN, por sus siglas en inglés de Convolutional Neural Networks), que tienen múltiples capas jerárquicas inspiradas en modelos fisiológicos de la corteza visual. Dichas redes están compuestas por capas de convolución, que son como pequeños filtros que se deslizan sobre la imagen para detectar características simples, como bordes o texturas. A la salida de cada filtro existen operaciones para comprimir o subsamplear los datos y observar características cada vez más generales. De esta forma son capaces de extraer características tanto detalladas como generales de una imagen. Las CNN se hicieron famosas por su capacidad de reconocer objetos en fotos, por ejemplo, para identificar si una foto contiene un gato o un perro. Estas mismas redes se emplean en las imágenes médicas, mostrando excelentes resultados tanto para la clasificación de imágenes, como en tareas de filtrado y segmentación.
Ejemplos de aplicaciones
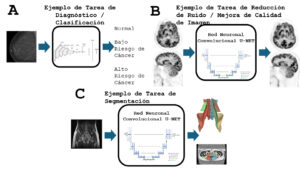
En la Figura 2 se muestran esquemas de tres aplicaciones de modelos de IA para procesar imágenes médicas, que usaremos como ejemplos. En la primera, a la entrada se tiene una imagen de mamografía y a la salida indica si la paciente tiene riesgo de cáncer o no; este tipo de tarea se llama de clasificación (Figura 2-A). En la segunda, el método recibe una imagen ruidosa, y a la salida recibe una imagen acondicionada donde se elimina el ruido y se mantiene la resolución de la imagen (Figura 2-B). Por último, el algoritmo recibe una imagen de resonancia magnética y a la salida se encuentra una imagen con los músculos de la cadera delineados, este es el caso de segmentación de imagen (Figura 2-C).
Tres ejemplos de aplicaciones de la IA en imágenes médicas. A) Aplicación para el diagnóstico de cáncer a partir de imágenes de mamografía. B) Mejora de la calidad de imágenes PET ruidosas. C) Segmentación de músculos a partir de imágenes de resonancia magnética.
Ejemplo de Aplicación 1: IA para el Diagnóstico Temprano de Enfermedades
Imaginemos un mundo donde las enfermedades son detectadas antes de que se manifiesten los síntomas, donde los cánceres son identificados en etapas tan tempranas que el tratamiento es eficaz y vidas son salvadas. En este mundo, la IA estaría desempeñando un papel crucial al identificar patrones y anomalías que escapan al ojo humano, incluso en casos tan sutiles como las primeras etapas de las enfermedades que hoy podemos diagnosticar ya en etapas avanzadas.
Un ejemplo emblemático de este avance se encuentra en la detección del cáncer de mama mediante mamografías. Empresas como Google Health han desarrollado algoritmos de IA que han demostrado ser tan efectivos, o incluso más, que equipos de expertos en radiología en la identificación de cánceres en mamografías. En estudios recientes se ha demostrado que estos sistemas de IA pueden reducir el número de cánceres no detectados (falsos negativos), mientras que también disminuyen el número de falsos positivos, en comparación con la práctica clínica habitual. Un falso positivo es un error en el resultado de una clasificación binaria, indicando la presencia de una condición cuando la misma no está presente en realidad (en nuestro ejemplo sería un diagnóstico erróneo de cáncer de mama cuando en realidad no está presente). En cambio, un falso negativo es la ausencia de dicha condición cuando en realidad sí está presente (sería la omisión de un diagnóstico de cáncer de mama). En resumen, esta mejora de la eficacia diagnóstica se traduce en diagnósticos tempranos por un lado, y menos llamadas de seguimiento innecesarias por diagnósticos de cánceres que no existen por otro.
Sin embargo, la adopción de estos sistemas en la práctica clínica no está exenta de desafíos. Un problema crítico es la falta de diversidad en los datos utilizados para entrenar estos modelos. La mayoría de los datos provienen de pacientes de países desarrollados, lo que significa que los modelos pueden no funcionar tan bien en poblaciones con diferentes características demográficas y genéticas. Además, existe una preocupación legítima sobre la confianza en los diagnósticos generados por IA. ¿Cómo podemos asegurarnos de que los sistemas de IA no pasen por alto signos críticos de enfermedad debido a una peculiaridad en los datos de entrenamiento (por ejemplo, que se haya entrenado solo con datos de personas con índice de composición corporal medio y bajo)? Este es un desafío que debe abordarse con investigaciones adicionales y un enfoque cauteloso en la implementación clínica.
A pesar de estos desafíos, la promesa de la IA en la detección temprana de enfermedades es enorme. Con una mayor inversión en investigación y un enfoque en la creación de modelos más inclusivos y robustos, la IA tiene el potencial de transformar la forma en que detectamos y tratamos las enfermedades, salvando innumerables vidas en el proceso.
Ejemplo de Aplicación 2 – IA para la Optimización de la Adquisición de Imágenes
La adquisición de imágenes médicas de alta calidad es un proceso fundamental para un diagnóstico preciso. La calidad de las imágenes médicas está relacionada con los niveles de ruido, la resolución y la presencia/ausencia de errores. Mejorar estas características implica un mayor contraste en la imagen, aumentando su capacidad diagnóstica. Sin embargo, en muchas técnicas de imagen la obtención de imágenes claras y detalladas puede ser un desafío. En PET, la cantidad de radiofármaco inyectado al paciente está inversamente relacionada con los niveles de ruido de la imagen. Aquí es donde la IA puede marcar una diferencia significativa.
En los últimos años han surgido múltiples investigaciones que lograron bajar la exposición a la radiación asociada con los radiofármacos utilizados en PET (una preocupación importante para los pacientes y los profesionales de la salud) sin perder la calidad de imagen. En la Figura 2-B se muestra un ejemplo de esta aplicación. Como entrada (a la izquierda) se tiene la imagen de baja dosis de radiofármaco, la cual se puede observar ruidosa y de baja calidad. Mientras que, a la salida del modelo de IA, que consiste en una CNN, se puede obtener una imagen de similar calidad a la de dosis completa de radiofármaco. Se puede observar que la imagen de salida tiene menores niveles de ruido y mayor contraste entre tejidos. Algunos modelos de IA han llegado a demostrar similares niveles de calidad de imagen con adquisiciones de hasta un 1% de la dosis original de radiofármaco, un resultado impensado hasta hace poco tiempo. Al permitir la adquisición de imágenes de calidad diagnóstica con dosis más bajas, se minimiza el riesgo de efectos adversos a largo plazo asociados con la exposición a la radiactividad (proveniente de los radiofármacos). Las implicancias de llevar estos resultados a la práctica clínica serían de un impacto extraordinario: facilitaría el acceso a esta modalidad a un mayor número de pacientes, incluidos aquellos que pueden ser más sensibles a la radiación (por ejemplo, niños) o que requieren evaluaciones de imagen repetidas a lo largo del tiempo.
Otro avance notable es el uso de IA para acelerar los tiempos de adquisición en RMN. Tradicionalmente, las exploraciones de RMN pueden llevar hasta una hora, lo que puede ser incómodo para pacientes y costoso para las coberturas de salud. Sin embargo, nuevos algoritmos de IA han sido capaces de reducir estos tiempos a menos de 5 minutos sin comprometer la calidad de la imagen.
A pesar de estos avances, la implementación de estos sistemas en la práctica clínica presenta varios desafíos. Uno de los más significativos es la necesidad de validar exhaustivamente estos modelos en una variedad de entornos clínicos para garantizar su robustez y fiabilidad. Por otro lado, en este tipo de aplicaciones, los modelos de IA deben generar imágenes de buena calidad a partir de adquisiciones de datos incompletos o deficientes, por lo que deben “crear” información. Esto puede dar origen a alucinaciones, que son la aparición de estructuras o características en la imagen que no existen en realidad. Ahondaremos en este concepto más adelante. Por último, las imágenes generadas de esta forma pueden tener algunas características visuales distintas de las observadas en la práctica clínica habitual. Por esta razón, los equipos médicos deben ser capacitados en el uso y la interpretación de estas nuevas tecnologías, para poder diagnosticar con confianza.
Ejemplo de Aplicación 3 – Automatización de Tareas Clínicas con IA
En el ámbito clínico, muchas tareas rutinarias y repetitivas pueden ser automatizadas mediante el uso de IA, liberando tiempo y recursos para que los equipos de salud se concentren en actividades más complejas y de mayor valor. Un ejemplo claro de esto es la segmentación de imágenes médicas, una tarea esencial pero que consume mucho tiempo y es propensa a errores humanos.
La segmentación implica delinear estructuras específicas dentro de una imagen, como órganos, tumores o vasos sanguíneos. Tradicionalmente, esto se hace manualmente o con la ayuda de software semiautomático, pero estas técnicas pueden ser lentas y poco precisas. Con la llegada de la IA, y específicamente de las redes neuronales convolucionales (CNN), se ha logrado una segmentación automática de alta precisión.
En la Figura 2-C mostramos un ejemplo de aplicación donde se entrena una CNN para realizar una tarea de segmentación a partir de imágenes de RMN. En este caso se busca delinear los músculos de las caderas para poder evaluar cuantitativamente su volumen y contenido graso. Siendo estos últimos, dos marcadores de salud muscular predictores de sarcopenia. Recordemos que la sarcopenia es la pérdida de masa muscular con el tiempo. Adicionalmente, en el caso de los músculos de la cadera, una mayor infiltración grasa en el glúteo medio y mínimo son predictores de caídas en adultos mayores. Sin embargo, estas dos métricas no son usadas en la práctica clínica debido a que la delineación manual de los músculos por un/a profesional radiólogo/a es una tarea lenta y tediosa. La misma puede llevar varias horas por imagen (una imagen cuenta con cientos de cortes axiales a segmentar). En los últimos años esto ha empezado a cambiar gracias a modelos de IA capaces de segmentar músculos de forma automática, rápida y precisa. Los mismos ya han logrado grandes avances en la investigación clínica de la salud muscular y seguramente tendrán un gran impacto en la práctica clínica en el futuro cercano.
Los modelos de IA no solo pueden segmentar automáticamente y más rápidamente estructuras anatómicas complejas como el cerebro, el corazón y los músculos, sino que también reduce la variabilidad entre observadores, lo que puede mejorar la consistencia y la fiabilidad de los diagnósticos.
Otra área destacada en la automatización de tareas, y tal vez la más avanzada en su adopción en la práctica clínica, es la generación de informes radiológicos. En este caso no se restringe solo a la investigación, sino que existen múltiples productos comerciales que analizan imágenes médicas y generan borradores de informes, destacando hallazgos relevantes y sugiriendo posibles diagnósticos. Esto puede reducir la carga de trabajo de los/as radiólogos/as y permitir una atención más rápida a sus pacientes. Los LLM también han facilitado la redacción de los reportes de forma automática y consistente, reduciendo la carga de este tipo de tareas del personal especializado.
Sin embargo, la automatización en la medicina también plantea preguntas importantes sobre responsabilidad y ética. ¿Quién es responsable si un algoritmo comete un error? ¿Cómo se aseguran los equipos de salud de que las decisiones de IA son transparentes y comprensibles? Estos son desafíos que deben ser abordados a medida que avanzamos hacia una integración más profunda de la IA en la práctica clínica.
Riesgos y desafíos del uso de IA en imágenes médicas
Como hemos ido mencionando en los ejemplos de aplicación, que muestran grandes promesas y avances de la IA en imágenes médicas, su implementación no está exenta de riesgos y desafíos significativos. Estos desafíos involucran cuestiones técnicas, éticas, legales y de seguridad en el despliegue de estas tecnologías.
Desafíos éticos y legales – Cajas negras y responsabilidad
Un desafío crucial es la transparencia y explicabilidad de los algoritmos de IA. La explicabilidad se refiere a la capacidad de un modelo de aprendizaje automático para ser entendido y explicado de manera clara y comprensible por humanos. Dado que muchos modelos de IA, especialmente las redes neuronales artificiales, funcionan como cajas negras, puede ser difícil entender cómo llegan a sus decisiones. Esto puede generar desconfianza entre profesionales de la salud y pacientes. Siendo la confianza un factor fundamental en las aplicaciones médicas diagnósticas (como la Aplicación 1). Los equipos médicos, responsables finales de la salud de sus pacientes, no desean tomar decisiones que no pueden ser explicadas o fundamentadas a pesar de que la fiabilidad de estos algoritmos haya sido validada con miles de imágenes.
Para poder resolver estos inconvenientes, hoy en día se están investigando métodos que faciliten la interpretabilidad de los modelos, haciéndolos explicables. En estos casos, el modelo de IA no solo indica si una imagen es normal o corresponde a una patología, sino que también muestra qué área o información de la imagen está siendo considerada para tomar dicha decisión.
Además, existe la cuestión de la responsabilidad. La práctica médica plantea una serie de cuestiones legales y éticas relacionadas con la responsabilidad (accountability) por errores diagnósticos o terapéuticos. Si un algoritmo de IA comete un error que resulta en un diagnóstico incorrecto o un tratamiento inadecuado, ¿quién es responsable? ¿Los desarrolladores del software, los profesionales de la salud que lo utilizan, o las instituciones que lo implementan? Es por esta razón que se espera que los entes reguladores y profesionales de la salud exijan que ninguna decisión sea completamente tomada por modelos de IA. Estas son cuestiones legales complejas que deben ser abordadas a medida que se integra la IA en la medicina.
Desafíos técnicos – Sesgos en los modelos y alucinaciones
En cuanto a los desafíos técnicos, uno de los más importantes es la calidad y diversidad de los datos utilizados para entrenar a estos modelos. Si los datos de entrenamiento no son representativos de la población general, los modelos pueden no funcionar adecuadamente frente a imágenes de nuevos pacientes. Esto llevaría a diagnósticos incorrectos. Decimos en este caso que el modelo tiene un sesgo.
Adicionalmente, los modelos de IA son sensibles a cambios en los protocolos de adquisición de imágenes y a variaciones en los equipos utilizados. Esto significa que un modelo entrenado con un conjunto de datos específico puede no funcionar bien en otro entorno clínico con diferentes protocolos y equipos. La validación exhaustiva y la calibración continua son esenciales para garantizar la robustez de estos sistemas.
Las primeras advertencias sobre los sesgos de los modelos de IA no han venido por parte de las aplicaciones médicas, sino en aplicaciones de reconocimiento de caras. Para profundizar en este tema se puede ver el documental “Prejuicio cifrado” que relata cómo Joy Buolamwini, ingeniera del MIT Media Lab, tomó conciencia del sesgo racial existente en los algoritmos de reconocimiento facial.
En salud, que no haya sesgos es fundamental para tener accesos igualitarios a los diagnósticos y tratamientos adecuados. Esto es actualmente un problema por resolver ya que, por ejemplo, se ha encontrado que hay modelos que tienen mejor predicción diagnóstica en poblaciones masculinas y blancas. Como consecuencia, el uso de dicha herramienta privaría de tratamientos tempranos a otras poblaciones. Esto es aún más fundamental en los países de ingresos bajos y medios, ya que la mayoría de las soluciones de IA y bases de datos de imágenes médicas han sido realizadas en los Estados Unidos o países de Europa.
Otro aspecto técnico que considerar son las alucinaciones en los sistemas de IA. Cuando hablamos de seres humanos, nos referimos a una alucinación como una falsa percepción de los objetos o hechos, y es de naturaleza sensorial. En cambio, en IA, nos referimos a cuando un modelo generativo (o sea que genera información) produce información falsa o incorrecta. Las alucinaciones han tenido gran repercusión a través de chat GPT, donde repetidamente se observó que este modelo contesta con total seguridad hechos que no son reales. Es decir, en IA el término alucinación se emplea cuando un modelo genera información con la que no ha sido entrenada y que es falsa.
En las imágenes médicas, las alucinaciones pueden tener consecuencias importantes. Por ejemplo, en la aplicación de generación de imágenes PET de buena calidad a partir de imágenes ruidosas de baja dosis (Aplicación 2), podrían aparecer regiones con mayor presencia del radiofármaco, donde en realidad no lo hay. Esto podría ser interpretado como una lesión o tumor, o, en el caso contrario, ocultarla. La existencia de alucinaciones genera pérdida o erosión de la confianza de los sistemas. Actualmente hay ramas de la IA que buscan estimar el riesgo de alucinaciones, lo que podría aumentar la confianza en estos sistemas.
Desafíos operacionales
La integración de la IA en la práctica clínica requiere cambios significativos en los flujos de trabajo y la formación de los equipos de salud. Dichos profesionales deben ser capacitados no solo en el uso de nuevas tecnologías, sino también en la interpretación de los resultados generados por la IA. Esto requiere una inversión considerable en educación y recursos humanos.
Además, la implementación de IA en la práctica clínica diaria puede enfrentar resistencia por parte de los profesionales de la salud que desconfían de las nuevas tecnologías o están preocupados por la posibilidad de que la IA reemplace sus trabajos. Es crucial que se aborde esta resistencia mediante la comunicación clara de los beneficios de la IA y la garantía de que estas tecnologías están diseñadas para complementar y mejorar, no reemplazar puestos de trabajo.
Conclusión
La IA está transformando rápidamente el campo de las imágenes médicas, ofreciendo nuevas posibilidades para el diagnóstico temprano de enfermedades, la optimización de la adquisición de imágenes y la automatización de tareas clínicas. Sin embargo, la implementación de estas tecnologías no está exenta de desafíos y riesgos significativos. A medida que avanzamos hacia una mayor integración de la IA en la práctica clínica, es esencial abordar estos desafíos mediante una combinación de innovación técnica, consideraciones éticas y legales, y una formación y adaptación cuidadosa de los flujos de trabajo. Esto requerirá un esfuerzo de todas las disciplinas involucradas: los/as tecnólogos/as deberán resolver los desafíos técnicos que aseguren mayor confiabilidad e interpretabilidad de la IA; los/as profesionales de la clínica deberán adaptarse y aprovechar las ventajas de estas nuevas tecnologías, y los entes reguladores deberán generar el marco normativo adecuado para que la IA pueda ser adoptada y segura al mismo tiempo. De esta forma, la IA podrá mejorar significativamente la calidad y la eficiencia de la atención médica, salvando vidas y mejorando los resultados de pacientes en todo el mundo.
Autorxs
Martín Belzunce:
Ingeniero en Electrónica y doctor en Ingeniería mención Procesamiento de Imágenes y Señales por la UTN-FRBA. Investigador asistente del CONICET, desarrolla su labor en el CEMSC3 (Instituto de Ciencias Físicas: UNSAM-CONICET) y en el Centro Universitario de Imágenes Médicas (UNSAM).